Las náuseas y vómitos son los síntomas más frecuentes y más temidos del tratamiento contra el cáncer. Afectan aproximadamente al 70-80% de los pacientes en tratamiento de quimio o radioterapia.
Son síntomas que pueden ser de origen fisiológico, como los que se producen durante el embarazo o en algunos desplazamientos (cinetosis), de origen patológico, o bien desencadenados por la administración de fármacos como los citostáticos y las radiaciones. En general, y por suerte, hay medicaciones que también ayudan a paliar estos síntomas y que se aplican a la vez del tratamiento de quimioterapia, por lo que no todo el mundo va a sentirlos. En Nutriguia.com te transmitimos algunos consejos de la Fundación Alimentación Saludable, incluidos en su manual `Recomendaciones de alimentación para pacientes oncológicos´.
Según el momento de aparición, la emesis puede ser aguda, producida a las pocas
horas de la administración del tratamiento, puede haber vómitos diferidos que se
presentan de forma tardía y también pueden aparecer vómitos anticipatorios. Estos son originados por un reflejo condicionado, tras una mala experiencia anterior.
Factores que predisponen
- Edad y sexo (más susceptibles mujeres).
- Antecedentes de hiperemesis gravídica en mujeres.
- Susceptibilidad al mareo en vehículos mecánicos.
- Pacientes con antecedentes de alcoholismo.
- Tipo de agente quimioterápico1 (la tabla 1 presenta una clasificación de los fármacos citostáticos según su riesgo emético).
- Forma de administración. Tratamientos más “agresivos” producen más rápida aparición de los síntomas y mayor intensidad de los mismos.
- Vómitos en sesiones previas.
- Ansiedad.
- Emesis de otros pacientes del entorno inmediato.
- Ingesta calórica previa al tratamiento.
Podemos clasificar los fármacos quimioterápicos según el riesgo de emesis en cuatro grupos:
Tabla 1. Riesgo emético de los fármacos quimioterápicos
- RIESGO ALTO (>90% de los casos)
Cisplatino, Mecloretamina, Carmustina, Dactinomicina, Dacarbacina, Estreptozocina, Ciclosfamida a dosis superiores a 1500 mg/m2
- RIESGO MODERADO (30-90% de los casos)
Oxaliplatino, Citarabina a más de 1 g/m2, Ciclofosfamida a dosis inferiores a 1500 mg/m2, Ifosfamida, Carboplatino, Daunorrubicina, Doxorrubicina, Epirrubicina, Idarrubicina, Irinotecan
- RIESGO BAJO (10-30% de los casos)
Paclitaxel, Docetaxel, Etopósido, Cetuximab, Trastuzumab, Mitoxantrone, Topotecan, Mitomicina, 5Fluor-uracilo, Citarabina a dosis superiores a 100 mg/m2, Pemetrexed, Metotrexate, Gemcitabina
- RIESGO MÍNIMO (>10% de los casos)
Bevacizumab, Bleomicina, Rituximab, Vinblastina, Vincristina,Vinorelbina, Busulfan, Fludarabina, 2-clorodeoxiadenosina
Otros problemas
Los vómitos, aparte de ser molestos, pueden desencadenar otras complicaciones a
las que se debe prestar atención y que pasamos a enumerar:
- Problemas derivados de la pérdida de líquidos y electrolitos, sobre todo en pacientes con patologías asociadas como la diabetes, insuficiencia cardiaca, etc., que se pueden descompensar.
- Lesiones producidas por el aumento de la presión abdominal durante el vómito, como eventración, prolapso a través de la colostomía, hemorragia subconjuntival, etc.
- En caso de vómitos incoercibles será preciso plantearse la suspensión temporal de la quimioterapia oral (ej. capecitabina) o en infusión continua, con el consiguiente perjuicio al no completar el tratamiento (perdiendo efectividad y opciones al poder fracasar un esquema de tratamiento).
- Predisposición al vómito en los ciclos sucesivos, al producirse un reflejo condicionado que puede desencadenar el vómito con un simple olor, o la visión de algo que le haga rememorar el tratamiento, e incluso desencadenar estados psicológicos de ansiedad y depresión.
La información es clave
Hay que destacar la importancia de una buena información al paciente como paso
previo a recibir el tratamiento de quimioterapia/radioterapia. Es importante que el paciente sepa a lo que se enfrenta y la importancia del cumplimiento terapéutico en relación a los fármacos antieméticos, ya que una mala experiencia puede desencadenar un reflejo condicionado que propicie la aparición de vómitos anticipatorios difíciles de tratar.
Los citostáticos pueden producir emesis en las primeras horas tras su administración. La intensidad de las náuseas/vómitos va a depender del fármaco utilizado, dosis, etc. En la actualidad el oncólogo dispone de un amplio arsenal terapéutico para controlar este síntoma, entre ellos fármacos antagonistas de los receptores 5HT3, que asociados a corticoides tienen un potente efecto antiemético. También se están utilizando actualmente otros fármacos como el Aprepitant y Fosaprepitant que van dirigidos específicamente a la sustancia P, indicados para el tratamiento de los vómitos tardíos, potenciando el efecto de otros antieméticos. Es importante advertir que los fármacos del grupo de los setrones (antagonistas de los receptores 5HT3), así como los opiáceos, provocarán con bastante frecuencia estreñimiento, siendo importante combatir este síntoma precozmente, ya que en ocasiones este problema puede llegar a ser más molesto incluso que las náuseas.
En algunas ocasiones el paciente no llega a sentir náuseas, aunque sí molestias gástricas, anorexia e incluso intolerancia a algunos olores. Desde el punto de vista de la nutrición, hay una serie de medidas que se pueden adoptar y pueden contribuir a un control más efectivo de estos síntomas.
En general, dada la importancia de una buena nutrición, se recomienda hacer una comida ligera al menos un par de horas antes de la quimioterapia
RECOMENDACIONES EN PACIENTES CON NÁUSEAS Y VÓMITOS
Las recomendaciones de tipo general serían en este caso:
- Administrar la medicación antiemética prescrita con la suficiente antelación
- Relajarse antes de comer.
- Reposar después de comer en posición sentado o incorporado.
- Evitar lugares con olores penetrantes, a comida, perfumes, pintura, olores desagradables, comer en lugares bien ventilados.
- Usar ropa holgada que no comprima cintura ni abdomen.
- No comer/beber 2 horas antes del tratamiento.
- Es importante mantener la hidratación bebiendo líquidos suficientes.
- Consumir caramelos duros, como por ejemplo de menta o limón, si hay un mal sabor en la boca.
- Consumir los alimentos que nos gustan.
- No consumir bebidas alcohólicas o tabaco.
- Usar cubiertos de plástico para evitar lo metálico, que puede causar sabor amargo.
Medidas dietéticas encaminadas a: Disminuir el estímulo nauseoso producido por los alimentos

- Consumir alimentos secos cada pocas horas y al despertarse. Ejemplos de alimentos secos serían galletas, tostadas, cereales secos, o colines. En el caso de xerostomía o mucositis, es preferible no adoptar esta medida.
- Consumir alimentos que no tengan olores fuertes, con pocas especias, sal, etc. Cocinar con condimentos como la canela, albahaca, anís, menta, hinojo, tomillo, laurel y jengibre.
- Comer alimentos fríos o a temperatura ambiente (disminuye la intensidad del sabor y el aroma), en lugar de alimentos calientes o picantes.
- Evitar los alimentos demasiado dulces, grasientos, fritos, ácidos o picantes.
- Consumir alimentos blandos y fáciles de digerir en los días de tratamiento. Los alimentos como las papillas de cereales o la sopa de fideos de pollo pueden sentar mejor que alimentos más pesados. Cocinar preferiblemente al vapor; las carnes y pescados a la plancha.
- Consumir alimentos de bajo contenido en grasa, para vaciar el estómago más rápidamente y tener una fácil digestión. Se aconsejan carnes como el pavo y el pollo, pescados blancos, atún enlatado al natural, leche y quesos desnatados.
- Durante la quimioterapia, evitar carnes rojas y caldos de carne. Estos alimentos pueden saber mal durante este tratamiento. Sustituir por otras fuentes de proteínas.
- Masticar bien y comer despacio.
- No mezclar en la misma comida platos calientes y fríos.
- En algunas ocasiones los alimentos salados se toleran mejor que los dulces.
- Realizar enjuagues de boca para eliminar sabores desagradables.
Disminuir la distensión gástrica:

- Consumir de seis a ocho comidas ligeras al día, en lugar de tres comidas copiosas, evitando los periodos de ayuno.
- Beber líquidos claros con frecuencia y lentamente (no más de medio vaso cada vez) para evitar la deshidratación. Los líquidos claros incluyen caldo, bebidas para deportistas, agua, zumo, gelatina y polos. La soda de jengibre también suele paliar las náuseas. Se recomienda que estén fríos, y que no sean irritantes. También se recomienda no tomarlos una hora antes o después de las comidas. Hay divergencia con respecto al uso de bebidas con gas según la fuente se aconsejan o no para éstos casos, queda a la elección del paciente y del profesional.
- Es preferible no beber durante las comidas.
- Las infusiones de manzanilla, menta, anís, azahar o hierba luisa después de las comidas ayudan a encontrarse mejor.
- Alguna bebida de cola ayuda a calmar las molestias digestivas.

Consejos para los familiares:
- Se aconseja encargarse de hacer la compra y preparar la comida para el paciente para que este evite así los olores al cocinar.
- Enriquecer las comidas para aportar el máximo de nutrientes.
Alimentos útiles en el control de las naúseas
- Alimentos proteicos:
Carnes guisadas o al horno, pescado, aves de corral, pescado, huevos, cremas de verdura y sopas desgrasadas o realizadas con lácteos desnatados, Yogur desnatado.
- Pan, cereales, arroz y pasta:
Galletas, pan, tostadas, cereales, magdalenas, fideos, arroz
- Frutas y verduras:
Patatas, zumos, frutas frescas o enlatadas y verduras según tolerancia
- Bebidas, postres y otros alimentos:
Bebidas descafeinadas, té, bebidas deportivas, sorbetes, gelatina con sabor a frutas, bizcocho, pudin, flan, natillas helados de frutas, galletas saladas.
Mantequilla, margarina en pequeñas cantidades, salsas desnatadas, sal, canela, especias según tolerancia

- Infusión para las naúseas de la quimioterapia:
Ingredientes:
2 litros de agua mineral o filtrada, un trozo de jengibre fresco rallado de unos 5 cm, una ramita de canela, uno o dos trozos de manzana no ácida.
Preparación
- Hervir agua, retirar del fuego y dejar reposar los ingredientes durante 15 minutos.
- Colar y guardar en frigorífico.
Sugerencias para enriquecer los alimentos
- Sopas y purés
Añadirles: queso rallado, leche en polvo, huevo duro, legumbres, jamón, pavo, pollo o pescado troceado…
- Ensaladas, pastas, arroces, verduras y otros platos que lo permitan:
Echarles queso, mayonesa, atún, clara de huevo cocida, frutos secos, trocitos de jamón…
- Leche:
Leche en polvo, cacao en polvo o miel.
- Yogures:
Fruta, fruta desecada o en almíbar a trocitos, miel, frutos secos, cereales de
desayuno, leche en polvo…
No debemos olvidar que existe una idiosincrasia propia de cada individuo, siendo posible que existan alimentos que son bien tolerados en unos pacientes aunque para otros puedan originar molestias.
Estilo de vida
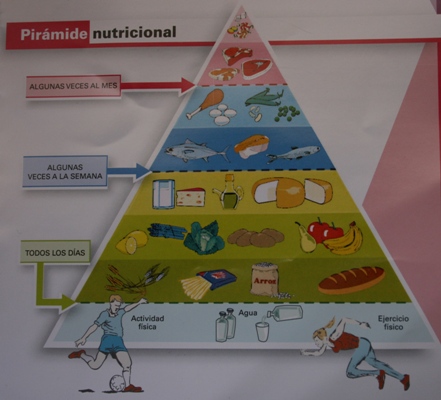
Integrar el estilo de vida del paciente en las recomendaciones del tratamiento es algo que hoy en día resulta imprescindible.
- Aprovechar el momento del día con más apetito para ingerir los alimentos con mayor contenido en energía y proteínas.
- Andar unos minutos antes de las comidas, si no se siente con ánimo, puede ayudar a estimular el apetito.
- Así, si se despierta durante la noche puede aprovechar para tomar líquidos nutritivos (leche, zumo, batidos o yogur líquido), por ejemplo.
En caso de existir vómitos
Ofrecer líquidos durante 30-60 min, en pequeños sorbos, cada 10-15 minutos.
Iniciar la alimentación con infusiones y caldos ligeros, para seguir con leche descremada (si no hay intolerancia a la lactosa) y sorbetes, para ir aumentando la consistencia a purés y sopas más espesas. Se toleran mejor arroz, patata y pasta, aumentando la cantidad poco a poco. Si los vómitos persisten más de 3 días debe consultar a un médico.
Puede producirse una relación entre el alimento y el efecto del tratamiento, produciendo rechazos adquiridos y condicionados a alimentos específicos. Para evitar esto, se recomienda el uso sistemático de un mismo alimento, de esta forma solo se produce el rechazo a un solo alimento. Mantener una adecuada higiene bucal.
Situaciones en las que es precisa una valoración médica
En estas situaciones, es imprescindible recurrir a una valoración médica más concreta y específica:
- El paciente puede haber aspirado algo del vómito.
- Vomita más de tres veces por hora durante tres horas o más.
- Vomita sangre o algo que parece café molido.
- No puede tomar más de 4 tazas de líquido o de trocitos de hielo al día.
- No puede comer durante más de dos días.
- No puede tomar sus medicinas.
- Se debilita, marea o presenta confusión o no responde.
- Pierde un kilo o más en uno o dos días (una señal de que está perdiendo mucho líquido).
- La orina es de color amarillo oscuro y no orina con la frecuencia normal.
- El paciente presenta intenso dolor abdominal o de cabeza.
Por Estrella Cañones Castelló
Asociación Española de Enfermeras de Nutrición y Dietética (ADENYD).